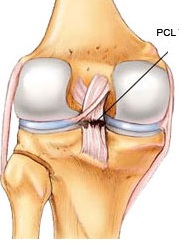
Ligamentul incrucisat posterior (LIP) este descris de catre multi autori ca fiind principalul stabilizator al genunchiului. Leziunile LIP sunt mult mai rare decat cele ale ligamentului incrucisat anterior, deseori putand trece neobservate. LIP este mai gros si mai puternic decat LIA si poate suporta o forta de tensiune de 2000 Newton. Leziunile au loc, cel mai frecvent, atunci cand se aplica o forta portiunii anterioare a tibiei proximale, cu genunchiul in flexie. Hiperextensia si rotatiile precum si deformarile in varus/valgus pot fi responsabile de rupturi ale LIP. Ruptura LIP poate aparea izolat, ligamentul fiind singurul element lezat, sau impreuna cu alte leziuni de ligamente. O ruptura a LIP poate provoca diferite grade de dizabilitate, pornind de la niciun simptom si pana la dizabilitati severe ale pacientului.
Principala functie a LIP este de a preveni translatia posterioara a tibiei pe femur. LIP joaca si un rol important ca ax central al membrului inferior, controland si imprimand stabilitatea rotationala a genunchiului. Aceasta leziune nu a beneficiat de o atentie si recunoastere suficienta in trecut, comparativ cu leziunile LIA, insa incidenta din ce in ce mai crescuta a acestei patologii a sporit atentia catre aceste leziuni, astazi fiind din ce in ce mai studiate. Exista totusi controverse, in literatura de specialitate, in ceea ce priveste tratamentul leziunilor izolate de LIP, existand recomandari care sustin atat tratamentul chirurgical, cat si cel conservator.
Epidemiologia si etiologia leziunilor LIP
Incidenta reala ale rupturii de LIP in Statele Unite ale Americii nu este cunoscuta. In NFL (National Football 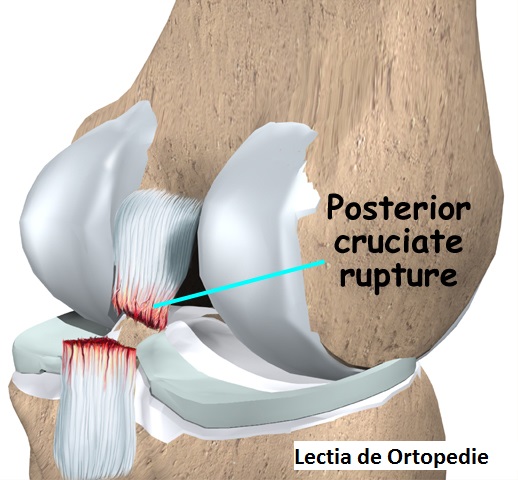 League), in urma examinarilor clinice, s-a descoperit o incidenta de 2% de leziuni izolate, asimptomatice si necunoscute anterior examinarii. Incidenta leziunilor operate, izolate sau combinate cu alte leziuni ligamentare, a fost de 3,5-20%. Cu ajutorul testului de stres realizat cu KT-1000 s-a descoperit o incidenta a leziunilor LIP de 7%, dintre care 40% erau izolate si unidirectionale iar 60% erau multidirectionale.
League), in urma examinarilor clinice, s-a descoperit o incidenta de 2% de leziuni izolate, asimptomatice si necunoscute anterior examinarii. Incidenta leziunilor operate, izolate sau combinate cu alte leziuni ligamentare, a fost de 3,5-20%. Cu ajutorul testului de stres realizat cu KT-1000 s-a descoperit o incidenta a leziunilor LIP de 7%, dintre care 40% erau izolate si unidirectionale iar 60% erau multidirectionale.
Cel mai frecvent mecanism de lezare a LIP se produce prin traumatismul direct al tibiei proximale anterioare, atunci cand genunchiul este in flexie, provocand translatia posterioara a platoului tibial. Hiperextensia si rotatiile interne/externe sau stresul provocat de deformarile in varus sau in valgus pot de asemenea sa fie responsabile de leziunea LIP.
Aceste leziuni survin cel mai frecvent in timpul activitatilor sportive, precum fotbalul american, fotbal sau in sporturile de iarna, precum skiul. In studiul lui Fowler si Messieh, acestia au descris ca cele mai frecvente leziuni survin la sportivii de performanta, hiperextensia fiind cel mai frecvent mecanism al leziunii.
Leziunile LIP pot aparea, de asemenea, in cadrul accidentelor rutiere atunci cand o forta posterioara este aplicata tibiei, cand genunchiul flectat loveste bordul masinii (“Dashboard injury”). De asemenea, o aterizare gresita, un simplu pas gresit sau o schimbare rapida de directie pot provoca leziuni ale LIP.
Anatomie functionala
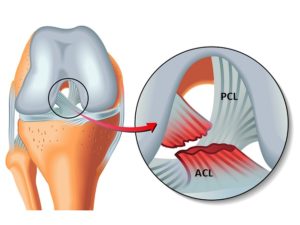
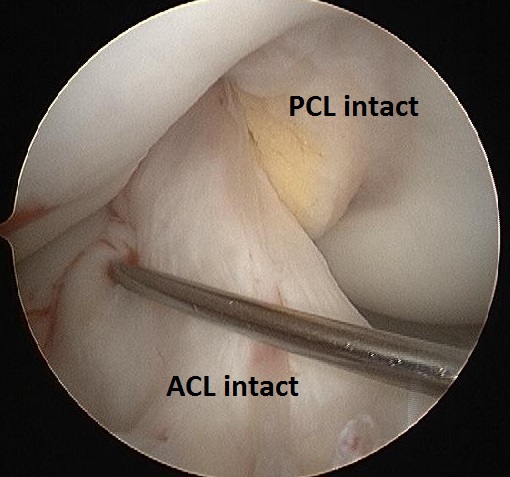 LIP se situeaza in articulatia genunchiului si porneste din suprafata interna a condilului femural medial spre centrul platoului tibial, in regiunea posterioara, 1 cm sub suprafata articulara a tibiei. Acesta incruciseaza LIA, cu care formeaza la nivelul articulatiei genunchiului un „X”, cele doua ligamente avand directii opuse. LIP este de doua ori mai gros decat LIA, asadar el este mult mai puternic, in consecinta, leziunile LIP fiind mult mai rare decat cele ale LIA.
LIP se situeaza in articulatia genunchiului si porneste din suprafata interna a condilului femural medial spre centrul platoului tibial, in regiunea posterioara, 1 cm sub suprafata articulara a tibiei. Acesta incruciseaza LIA, cu care formeaza la nivelul articulatiei genunchiului un „X”, cele doua ligamente avand directii opuse. LIP este de doua ori mai gros decat LIA, asadar el este mult mai puternic, in consecinta, leziunile LIP fiind mult mai rare decat cele ale LIA.
LIP este format din doua fascicule: un fascicul antero-lateral, mai lat si unul postero-medial, mai mic decat precedentul. Fasciculul antero-lateral se stramteaza maximal in flexia de 90o a genunchiului si in rotatia interna, in timp ce fasciculul postero-medial este cel mai stramt in extersia si in flexia totala a genunchiului.
Orientarea fibrelor variaza in functie de fascicul. Fasciculul antero-lateral este orientat orizontal in extensie si se verticalizeaza treptat pe masura ce flexia genunchiului depaseste 30o. Fasciculul postero-medial are fibrele orientate vertical in timpul extensiei genunchiului si se orizontalizeaza pe parcursul aceeasi anverguri a miscarilor.
LIP este o structura extrasinoviala ce se asaza in spatele portiunii intra-articulare a genunchiului. Principala functie a LIP este sa reziste luxatiei posterioare a tibiei, in relatie cu femurul, iar functia secundara a acestuia este de a preveni hiperextensia si de a limita rotatia interna si deformarile in varus/valgus.
Aspecte clinice ale leziunilor LIP
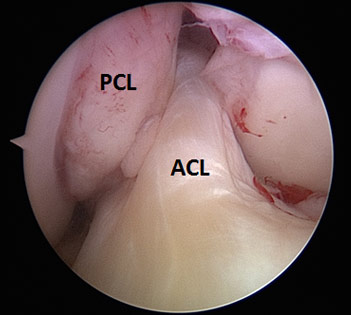 Caracteristici
Caracteristici
Leziunilor LIP prezinta se clasifica in 3 grade in functie de severitate:
Gradul I: ligamentul prezinta leziuni minore, existand doar rupturi microscopice ale acestuia. LIP isi indeplineste in continuare functia de stabilizator al genunchiului chiar daca s-a intins partial.
Gradul II: In contrast cu gradul I, exista o mica senzatie de instabilitate. Ligamentul este rupt partial si devine slabit/lax.
Gradul III: In acest moment, ligamentul este complet rupt sau se dezinsera complet de os. Acest tip de leziune se insoteste cel mai frecvent de luxatia LIA si/sau a ligamentelor colaterale.
Prezentarea clinica
Trebuie facuta o distinctie clara intre simptomele unei leziuni acute a LIP si cele ale uneia cronice.
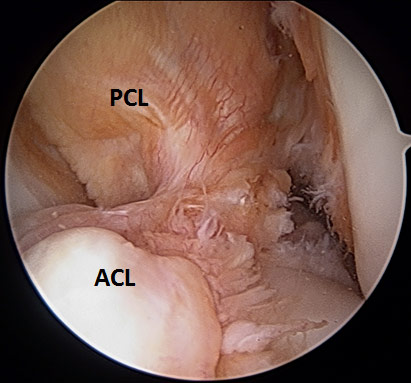 Leziuni cronice: cele mai frecvente acuze ale pacientilor cu leziuni cronice de LIP sunt reprezentate de discomfortul la nivelul genunchiului in timpul incarcarii inr-o pozitie semi-flectata (asa cum se intampla in coboratul scarilor sau in timpul exercitiilor de genoflexiuni) si dureri in timpul mersului pe distante mai mari. De asemenea, acestia se plang de senzatii de instabilitate la mers. Pot aparea si dureri in compartimentul retro-rotulian sau in compartimentul medial al genunchiului. Edemul potential si rigiditatea articulara depind de gradul leziunilor condrale asociate.
Leziuni cronice: cele mai frecvente acuze ale pacientilor cu leziuni cronice de LIP sunt reprezentate de discomfortul la nivelul genunchiului in timpul incarcarii inr-o pozitie semi-flectata (asa cum se intampla in coboratul scarilor sau in timpul exercitiilor de genoflexiuni) si dureri in timpul mersului pe distante mai mari. De asemenea, acestia se plang de senzatii de instabilitate la mers. Pot aparea si dureri in compartimentul retro-rotulian sau in compartimentul medial al genunchiului. Edemul potential si rigiditatea articulara depind de gradul leziunilor condrale asociate.
Diagnosticul diferential
Leziunea ligamentului incrucisat anterior (LIA)
- Leziunea ligamentului colateral medial
- Leziunea ligamentului colateral lateral
- Leziuni de menisc
- Leziunea ligamentului talofibular
Modalitati de diagnostic
Exista 4 metode prin care se poate pune diagnosticul leziunilor de LIP, intre care: imagistica radiologica, rezonanta magnetica nucleara, scintigrafia osoasa si imagistica prin ultrasunete.
Imagistica radiologica
Radiografiile standard includ incidentele antero-posterioara, tunnel view, sunrise view si laterala. Incidenta laterala se realizeaza pentru a detecta incovoierea posterioara si pentru a masura inclinarea tibiei proximale. Radiografiile se realizeaza in pozitii diferite, precum radiografii complete de membru inferior, in ortostatism sau in flexia de 45o, cu incarcare. Daca o radiografie se realizeaza in stagiile incipiente ale unei leziuni acute, acestea pot diagnostica o fractura de avulsie a LIP, aceste fracturi vindecandu-se foarte bine cand sunt tratate chirurgical, imediat consecutiv traumatismului. In cazul unei rupturi cronice, radiografiile pot evalua ingustarea spatiului articular al genunchiului.
Radiografiile de stres se folosesc suplimentar radiografiilor standard. Aceste imagini se realizeaza in timpul flexiei de 90o a genunchiului, atunci cand se realizeaza contractia muschilor harmstring. Aceste incidente de stres permit o comparatie non-invaziva si obiectiva a translatiei sagitale intre genunchiul intact si cel lezat. De asemenea, permit eliminarea erorilor cauzate de necomplianta tesuturilor moi prin masurarea deplasarii scheletice. Radiografiile de stres sunt superioare radiografiilor standard atunci cand vine vorba de evaluarea magnitudinii translatiei tibiale posterioare a genunchiului patologic.
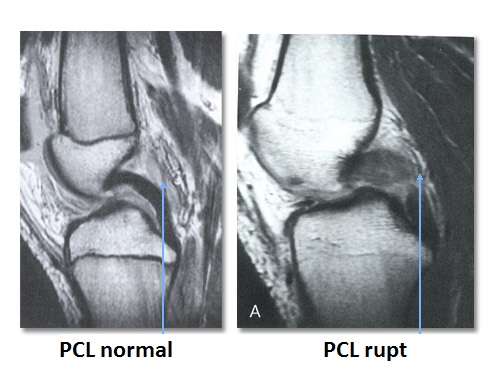
Rezonanta magnetica nucleara (RMN)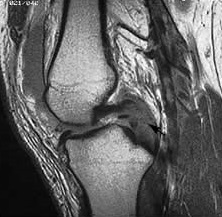
Imagistica RMN se utilizeaza pentru a determina daca ruptura LIP este completa sau nu si daca patologia LIP este
izolata sau mai este insotita de alte patologii ligamentare, de menisc si/sau de cartilaj suplimentare. Exemple de leziuni suplimentare cuprid rupturile de menisc (medial si lateral), leziuni osteocondrale ce intereseaza platoul tibial anterior si condilul femural antero-lateral sau rupturi ligamentare (LIA, ligamentele colaterale mediale si laterale). Senzitivitatea si specificitatea acestei investigarii este foarte mare, in schimb, atunci cand rupturile LIP sunt cronice, se pot obtine rezultate fals-negative in leziunile de grad I si II, testele imagistice fiind normale.
Scintigrafia osoasa
Aceasta investigatie poate fi benefica in evaluarea pacientilor cu rupturi cronice ale LIP care acuza dureri si instabilitate, cu ajutorul ei putand fi observate modificari artritice inainte ca acestea sa poata fi detectate pe radiografii sau RMN. Acesti pacienti prezinta un risc marit de a dezvolta modificari articulare degenerative, vizualizate printr-o fixare marita a radiotrasorului, cel mai frecvent in compartimentele medial si patelo-femural.
Imagistica prin ultrasunete
Potrivit lui Cho et al, imagistica prin ultrasunete poate fi folosita pentru evaluarea potentialelor rupturi ale LIP, mai ales ca aceasta este o investigatie mai putin costisitoare decat RMN. Cu toate acestea, exista numeroase limitari ale acestei investigarii, necesitand astfel cercetari suplimentare.
Examinarea clinica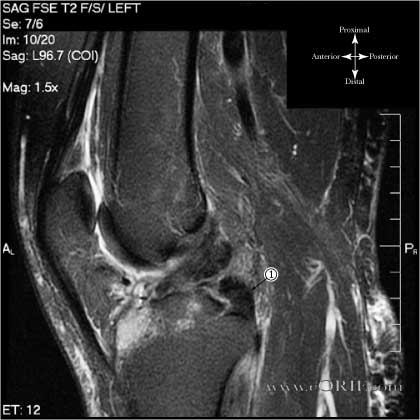
Examinarea pacientului este importanta pentru a determina gradul leziuni, astfel incat sa stabilim ce tratament va fi utilizat.
- Testul sertarului posterior: reprezinta unul dintre cele mai precise teste pentru leziunile LIP.
Senzitivitatea testului este inalta, in schimb, specificitatea este mica. Testul poate fi realizat doar atunci cand genunchiul nu este edematiat. In conditii normale, platoul tibial mediat se situeaza la aproximativ 1 cm anterior de condilul femural adiacent. Soldul se pozitioneaza in flexie de 45o, genunchiul in flexie de 90o si tibia in rotatie externa la 15o. Pozitia piciorului este fixata in timp ce examinatorul impinge tibia posterior spre femur, cu degetele mari, aproape de linia articulara anteromediala si anterolaterala. Daca examinatorul nu poate palpa aceasta deplasare de 1 cm sau daca atunci cand impingem tibia posterior, sfarsitul miscarii este „moale”, se suspecteaza o ruptura a LIP. Cu acest test poate fi facuta o diferentiere intre gradele rupturii. O translatie mai mare de 10 mm posterior poate indica o leziune a complexului ligamentar posterior.
- Testul Lachman posterior: atunci cand avem de a face cu o ruptura acuta, nu este intotdeauna
posibila realizarea testului sertarului posterior, datorita edemului local sever. In acest caz, testul Lachman reprezinta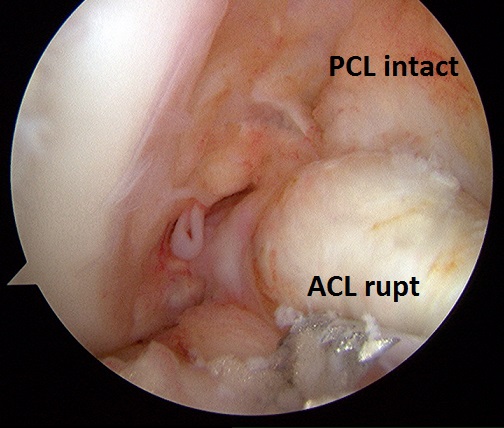 o alternativa buna, deoarece necesita o flexie a genunchiului de numai 30o. Genunchiul pacientului este flectat la 30o cu tibia intr-o pozitie neutra. La un genunchi cu deficienta de LIP, se poate observa inca de la inceputul testului, o „indoire” posterioara a tibiei. In pasul urmator, examinatorul extercita o forta directionata posterior pe tibie. O usoara crestere a translatiei posterioare cu genunchiul la 30o dar nu la 90o indica o leziune a LIP, in timp ce translatia marita in ambele pozitii indica ruptura ligamentului.
o alternativa buna, deoarece necesita o flexie a genunchiului de numai 30o. Genunchiul pacientului este flectat la 30o cu tibia intr-o pozitie neutra. La un genunchi cu deficienta de LIP, se poate observa inca de la inceputul testului, o „indoire” posterioara a tibiei. In pasul urmator, examinatorul extercita o forta directionata posterior pe tibie. O usoara crestere a translatiei posterioare cu genunchiul la 30o dar nu la 90o indica o leziune a LIP, in timp ce translatia marita in ambele pozitii indica ruptura ligamentului.
- Testul indoirii posterioare: reprezinta cel mai sensibil test de examinare fizica. Genunchiul este
flectat la 90o si piciorul sta liber pe masa de examinare. Atunci cand LIP este rupt, examinatorul poate observa o „indoire” a tibiei.
- Testul contractiei muschiului cvadriceps: are o specificitate inalta comparativ cu cu celelalte
teste de evaluare. Genunchiul este flectat la 90o, cu piciorul relaxat pe masa de examinare (aceeasi pozitie ca in testul indoirii posterioare). Examinatorul stabilizeaza piciorul, apoi pacientul este rugat sa-si alunece piciorul de-a lungul mesei de examinare. Datorita unei contractii a muschiului cvadriceps, examinatorul observa o reducere a tibiei subluxate posterior. Testul este mult mai usor de interpretat in rupturile de grad inalt si in cele cronice.
- Testul rotatiei tibiale externe: Pacientul este intins pe spate cu ambii genunchi flectati la 30o, iar
apoi la 90o pentru a diferentia leziunile LIP de cele ale complexului ligamentar posterior. Examinatorul pozitioneaza ambele maini pe picioare si exercita o forta de rotatie externa maximala. Testul este pozitiv daca marginea mediala a piciorului (unghiul coapsa-picior) sau daca tuberculul tibial se rotesc extern mai mult de 10-15o comparativ cu genunchiul care nu este afectat.
Tratament
Tratament non-operator
Managementul non-operator, utilizat in leziunile izolate de grad I si II, includ incarcarea protejata de carje. Accentul 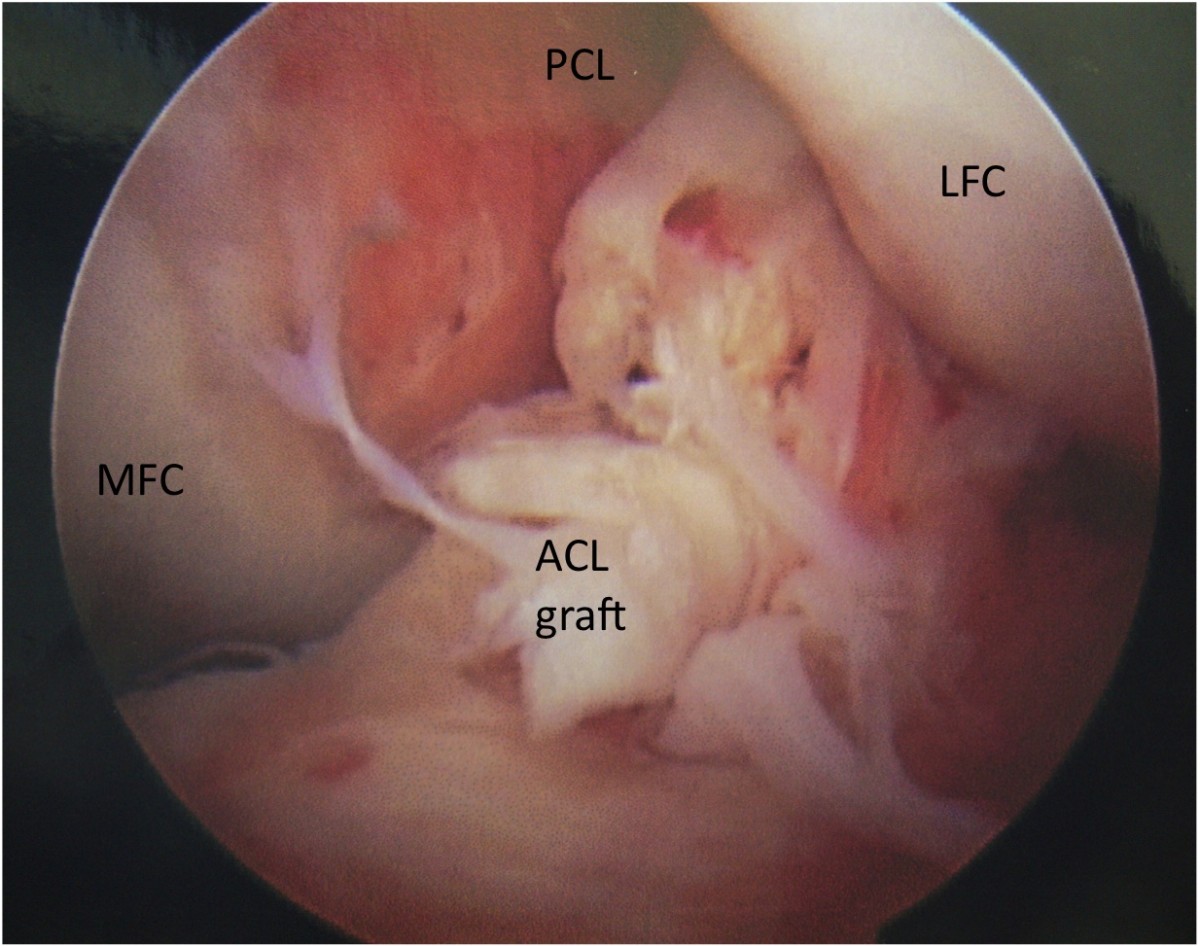 reabilitarii se pune pe reducerea efuziunii genunchiului, restaurarea anvergurii miscarilor si redobandirea fortei musculare, in mod special a muschiului cvadriceps. Acest lucru este imperios datorita perioadei de doua saptamani de imobilizare relativa a genunchiului, recomandata de fizicieni.
reabilitarii se pune pe reducerea efuziunii genunchiului, restaurarea anvergurii miscarilor si redobandirea fortei musculare, in mod special a muschiului cvadriceps. Acest lucru este imperios datorita perioadei de doua saptamani de imobilizare relativa a genunchiului, recomandata de fizicieni.
Rupturile de grad I si II, de obicei, se vindeca repede. Majoritatea pacientilor sunt foarte multumiti de rezultate.
In cazul sportivilor, scopul ligamentoplastiei este intoarcerea la activitatile sportive la 2-4 saptamani dupa ruptura (nivel de evidenta 3A).
Rupturile de grad III pot, de asemenea, sa fie tratate non-chirurgical. Acesti pacienti sunt imobilizati pentru 2-4 saptamani in extensie completa, deoarece complexul ligamentar posterior sau complexul posterior medial sunt, de asemenea, lezate. Extensia completa nu permite subluxatia posterioara cauzata de muschii harmstring si permite vindecarea tesuturilor moi lezate. Pacientii care continua sa acuze dureri si nu progreseaza suficient vor necesita tratament chirurgical. Managementul non-operator al rupturilor de grad III permite revenirea in sport la 3-4 luni.
Rupturile LIP cronice pot fi tratate corespunzator prin fizioterapie. De-a lungul perioadei de tratament se utilizeaza o orteza. Initial, orteza previne ultimele 15o de extensie. Dupa un timp, orteza este lasata libera, permitand extensia completa. Wind et al considera insa ca orteza nu previne translatia tibiala posterioara.
Exista pareri contradictorii in ceea ce priveste efectul folosirii ortezei. Scopul utilizarii ei este indreptat spre imbunatatirea stabilitatii dinamice a genunchiului si prevenirea translatiei tibiale posterioare in timpul activitatii fizice. Studiul lui Jacobi et al, al carui scop a fost determinarea eficientei ortezei pe un genunchi cu ruptura LIP, a concluzionat ca dupa folosirea unei orteze pe o perioada de pana la 4 luni, s-a observat o reducere a incovoierii posterioare dupa 2 ani. Cu toate acestea, studiul nu a inclus si un grup de control si, in consecinta, acesta nu a putut concluziona ca reducerea s-a datorat folosirii ortezei. Fanelli et al nu a gasit efecte benefice pentru folosirea ortezei in reabilitarea rupturilor LIP.
Daca pacientii acuza simptome precum durere si edematiere recurenta, iar investigatiile imagistice radiologice evidentiaza rezultate negative, Wind et al recomanda scintigrafia osoasa sau RMN. Daca rezultatele scintigrafiei osoase sunt pozitive la pacientii cu rupturi de grad I si II, care nu-si mod modifica activitatea fizica, sau la pacientii cu rupturi de grad III, se recomanda interventia chirurgicala.
Tratament chirurgical
Reconstructia chirurgicala a LIP este recomandata in rupturile acute cu subluxatie tibiala posterioara severa si instabilitate, daca translatia posterioara este mai mare de 10 mm sau daca exista leziuni ligamentare multiple.
Daca exista si alte ligamente lezate, operatia se face de obicei in primele 2 saptamani de la ruptura. Astfel, se obtine cea mai buna reconstructie anatomica a ligamentului si cea mai mica cicatrizare a capsulei. Reconstructia LIP nu este, de obicei, prima operatie efectuata, prima data intervenindu-se pe leziunile ligamentare concomitente, precum complexul ligamentar posterior sau complexul posterior medial, pentru ca astfel se obtine un tesut de cicatrizare mai mic. Complexul ligamentar posterior se cicatrizeaza repede, ceea ce face ca reparatia anatomica sa fie mult mai dificila daca reconstructia este intarziata mai mult de 3 saptamani, consecutiv rupturii.
Principalul obiectiv al ligamentoplastiei de LIP este de a restaura mecanica normala a genunchiului si stabilitatea completa a acestuia.
Exista trei opinii diferite in ceea ce priveste abordarea chirurgicala a ligamentoplastiei de LIP. Dezbaterile se fac cu 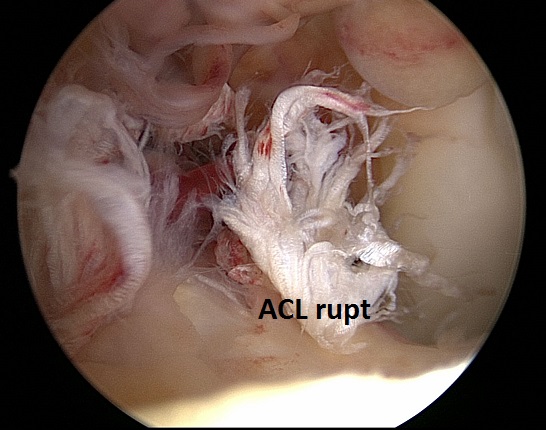 privire la cel mai bun tip de grefa, pozitionarea tibiei, tunelurile femurale, numarul de fascicule de grefa si tensiunea aplicata fasciculelor.
privire la cel mai bun tip de grefa, pozitionarea tibiei, tunelurile femurale, numarul de fascicule de grefa si tensiunea aplicata fasciculelor.
Grefele pot fi reprezentate de allogrefe (de obicei grefe de tendon ahilean) sau autogrefe (BTB – bone-tendon-bone, grefe muschi harmstring sau muschi cvadriceps).
Cea mai folosita autogrefa este reprezentata de BTB, deoarece „dopurile” osoase permit fixarea suficienta a tesutului. Dezavantajele grefei sunt reprezentate morbiditatea locului de recoltare si de faptul ca, deoarece grefa are o forma rectangulara, tunelurile nu pot fi umplute complet cu colagen. Folosirea tendonului harmstring scade factorul de morbiditate, dar rezulta intr-o metoda de fixare inferioara. Tendonul muschiului cvadriceps prezinta, de asemenea, o morbididate marita la locul recoltarii, insa proprietatile biomecanice ale genunchiului consecutiv chirurgiei sunt foarte satisfacatoare.
Allogrefele asigura un timp chirurgical mai scurt si absenta traumatismelor iatrogenice la locul de recoltare. Grefa de tendon ahilean produce o cantitate marita de colagen, astfel garantand o umplere completa a tunelurilor.
Atunci cand folosim o grefa cu doua fascicule, se poate realiza reconstructia celor doua fascicule ale LIP, antero-lateral si postero-medial. In cazul unei grefe cu un singur fascicul, se va realiza doar reconstructia fasciculului antero-lateral, mai puternic. Abordarea cu doua fascicule va restaura kinetica normala a genunchiului, cu o anvergura completa a miscarilor, in schimb, un singur fascicul nu va permite flexia mai mult de 60o.
Unul dintre cei mai importanti parametrii in tratamentul acestei afectiuni, dupa aplicarea tratamentului ortopedic sau chirurgical, este reprezentat de recuperarea medicala. Va sfatuim sa mergeti in cateva clinici din tara specializate in tratarea acestei afectiuni:
- CENTROKINETIC, Bucuresti, Bdul.Mircea Eliade . 18, et.3, intrare A, tel.: 0755055216, website: www.centrokinetic.ro
- PROKINETIC, Craiova, Strada Brazda lui Novac, 75, tel: 0728086666, website: www.prokinetic.ro
- REMED, Brasov, Str. Molnar Janos, nr. 14A, tel: 0268 440 171 / 0729 222 536, website: http://www.fizioterapie-kinetoterapie.ro/
Dupa operatie, pacientul trebuie sa poarte o orteza, blocata in extensie completa. Dupa 4 saptamani, orteza este deblocata. Dupa 4-6 saptamani, se monteaza o a doua orteza, aceasta fiind o orteza functionala LIP. In tot acest timp, se realizeaza renuntarea progresiva la carje.
Principalul scop al reconstructiei este reprezentat de corectarea laxitatii tibiale posterioare.
Complicatiile posibile dupa o ligamentoplastie de LIP sunt reprezentate de fracturi, leziuni ale arterei poplitee, tromboza venoasa profunda, laxitate reziduala si o anvergura a miscarilor diminuata. Laxitatea reziduala poate fi cauzata de leziuni ligamentare suplimentare, nediagnosticate. Anvergura incompleta a miscarilor poate fi cauzata de fixarea necorespunzatoare a grefei sau de aplicarea unei tensiuni prea mari, lucruri ce se pot rezolva cu ajutorul kinetoterapiei sau printr-o noua interventie de refixare.
Dr. Andrei Ioan Bogdan este supraspecializat in chirurgia artroscopica si in patologia sportiva de la nivelul genunchiului. A incheiat un parteneriat cu doua centre de imagistica cu vasta experienta, din Bucuresti si unul din Olanda in vederea obtinerii unor diagnostice cat mai corecte. Toate interventiile chirurgicale sunt efectuate la spitalul Medlife, iar recuperarea pacientilor in centrul de recuperare Centrokinetic. Pentru programari la consultatii, sunati la numarul 0786602299 sau 0755055216. Toate consultatiile se efectueaza la clinica Centrokinetic.